Les effets connus des UV sur la santé
16 juillet 2024 | Questions & réponses
Les UV-A ont une longueur d’onde supérieure à celle des UV-B et pénètrent donc plus profondément dans les couches de l’œil et de la peau. En outre, les UV-A dégagent moins d'énergie que les UV-B. Les UV-A et les UV-B peuvent donc avoir des effets différents sur le plan biologique et de la santé.
La peau
Les UV-A pénètrent profondément dans la peau et peuvent atteindre le derme et l'hypoderme et donc le tissu conjonctif et les vaisseaux sanguins, ce qui entraîne une perte progressive d’élasticité et un vieillissement prématuré de la peau. Les UV-A stimulent la production de mélanine, un pigment présent dans les cellules supérieures de la peau, et provoquent un bronzage qui apparaît vite mais s’estompe aussi rapidement.
La majeure partie des UV-B est absorbée par l’épiderme. Les UV-B stimulent la production de mélanine en quelques jours, ce qui permet d’obtenir un bronzage qui peut durer relativement longtemps. Les UV-B entraînent également un épaississement de l'épiderme. Les UV-B et les UV-A, sont donc responsables de la synthèse, de l’assombrissement et de l’épaississement des couches cellulaires externes – ces réactions sont une défense de l’organisme pour que les UV n'entraînent pas d'autres lésions.
Les UV-B sont la principale cause de coups de soleil. Les coups de soleil résultent d’une surexposition et augmentent sensiblement le risque de cancer de la peau. Cependant, même les doses d’UV-B insuffisantes pour provoquer des coups de soleil peuvent augmenter la probabilité de survenue d'un mélanome et d'autres cancers de la peau.
Les UV-B stimulent la production de vitamine D.
L’œil
Les UV-A et les UV-B émis par le soleil pénètrent plus ou moins profondément dans l’œil, comme dans la peau. Alors que les UV-B sont complètement absorbés par la cornée et le cristallin, une petite quantité d’UV-A les traverse et atteint la rétine. On tente de déterminer si cela pourrait entraîner des lésions de la rétine à l'origine de complications à un certain âge. Chez l'adulte, environ 1 % à 2 % des UV-A sont transmis, tandis que chez l'enfant, le taux de transmission dépend fortement de l’âge : il est d’environ 20 % à la naissance, et diminue progressivement avec l’âge. Par conséquent, l’œil d’un enfant est plus sensible et doit être bien protégé pour éviter les lésions liées l’exposition aux UV.
Le système immunitaire
À ce jour, la plupart des expériences ont porté sur les UV-B, car ils semblent provoquer une immunosuppression plus facilement que les UV-A. Certaines données montrent que les UV-A et les UV-B sont absorbés par différentes molécules de la peau, ce qui entraîne des modifications de la répartition et l’activité de certains des principaux composants moléculaires et cellulaires du système immunitaire. Une altération de l’équilibre entre immunité cellulaire et immunité humorale peut réduire la capacité de l’organisme à se défendre contre certaines maladies.
Le seul effet bénéfique des UV, en particulier des UV-B, est la stimulation de la production de vitamine D. Celle-ci a une fonction importante car elle améliore l’absorption du calcium et du phosphore présents dans les aliments et joue un rôle crucial dans le développement du squelette, la fonction immunitaire et la formation des cellules sanguines. Il faut trouver un compromis entre cet effet bénéfique de l’exposition aux UV et les effets néfastes simultanés sur les yeux et la peau.
D'après les connaissances scientifiques actuelles, si on est en bonne santé, il suffit d'exposer au soleil son visage, ses mains et ses bras découverts et sans crème solaire deux à trois fois par semaine pour synthétiser assez de vitamine D pendant la moitié du temps qu’il faudrait habituellement pour que survienne un coup de soleil sur une peau non protégée (environ 12 minutes pour les personnes sensibles (type de peau II)), avec un indice UV de 7.
Les personnes qui s'exposent très peu au soleil, par exemple les personnes âgées qui ne peuvent pas sortir de chez elles ou qui synthétisent moins bien la vitamine D en raison de leur âge, celles qui ont la peau foncée et qui vivent dans des pays de haute latitude où les niveaux d’UV sont relativement faibles, les personnes qui se voilent par tradition et les personnes dont le métabolisme de la vitamine D est défaillant peuvent avoir une carence en vitamine D. Seul un médecin peut diagnostiquer et traiter la carence en vitamine D. La supplémentation en vitamine D ou la prise de médicaments doivent être effectués sous surveillance médicale. Conscients du besoin de vitamine D, de nombreux pays ont introduit des suppléments dans les aliments courants comme la farine, les céréales et le lait. Il est très rare que les aliments contiennent naturellement de la vitamine D, principalement présente dans les poissons gras et l’huile de foie de morue. La plupart des comprimés multivitaminés à prendre par voie orale contiennent également une dose quotidienne suffisante de vitamine D.
Les UV peuvent avoir des effets à court et à long terme sur la peau. En plus des effets à court terme bien connus, tels que les coups de soleil ou les réactions allergiques, les effets à long terme comme le cancer de la peau représentent un risque chronique pour la santé. Le risque de cancer de la peau est fortement corrélé à la durée et à la fréquence de l’exposition au soleil au cours de la vie. Il existe un lien entre la dose cumulée d’UV et la survenue d'un cancer spinocellulaire et un lien entre l’exposition intermittente et intense aux UV, les coups de soleil et le mélanome.
Bronzage
Le bronzage n'est pas bon pour la santé ! Pour se protéger contre les lésions causées par les UV, la peau produit de la mélanine, un pigment de couleur foncée. Le bronzage protège dans une certaine mesure des coups de soleil. Un bronzage induit par les UV-A et UV-B permet d'obtenir un facteur de protection solaire compris entre 2 et 4. Cependant, il ne protège pas contre les lésions à long terme causées par les UV, comme le cancer de la peau. Le bronzage peut être esthétiquement souhaitable, mais en réalité, c’est un signe que la peau a été lésée et a tenté de se protéger.
Coup de soleil
Le coup de soleil est une inflammation de la peau principalement due aux UV-B. Cette inflammation se manifeste par une rougeur et une hypertrophie des zones cutanées touchées, ainsi que par des cloques dans les cas particulièrement graves. L’inconfort qui en résulte est maximal dans les 12 à 36 heures. Les coups de soleil fréquents pendant l’enfance et l’adolescence augmentent considérablement le risque de cancer de la peau (mélanome). La survenue d’un érythème reste l’indicateur dermatologique de la surexposition de la peau aux UV. Cependant, les lésions de l’ADN liées au cancer de la peau peuvent survenir avant même l’apparition d’un érythème..
Allergie au soleil
Le terme « allergie au soleil » désigne diverses affections cutanées induites par les UV. La forme la plus courante d’allergie au soleil est la lucite polymorphe. L’exposition aux UV, en particulier aux UV-A, peut entraîner l’apparition de rougeurs, de cloques et de nodules (papules) accompagnée de démangeaisons intenses, qui touchent généralement le cou, le haut de la poitrine, le haut des bras, le dos des mains ou les cuisses. L’« acné de Majorque » est une forme particulière de lucite polymorphe où les lésions cutanées sont causées par l’interaction des rayons UV et des lipides présents dans la crème solaire (ou le sébum).
Réactions phototoxiques
Un ensemble de substances présentes dans des médicaments, des remèdes à base de plantes et des cosmétiques comme les parfums et les savons peuvent provoquer des réactions phototoxiques cutanées. On dit que ces substances ont un effet photosensibilisant. Une dose minime d’UV suffit à déclencher une réaction allergique entraînant une éruption cutanée ou un coup de soleil sévère. Des substances photosensibilisantes sont également présentes dans certaines plantes et certains aliments, tels que les agrumes, le céleri ou la berce du Caucase. Si on mange ou on touche ces plantes, une exposition ultérieure aux UV peut entraîner des maladies de la peau.
Vieillissement prématuré de la peau et rides
L’exposition au soleil favorise le vieillissement cutané en raison de l’association de plusieurs facteurs. Le photovieillissement de la peau est fréquemment observé chez les personnes exposées au soleil qui ont passé beaucoup de temps à l’extérieur. Les UV-B et les UV-A contribuent au photovieillissement. Il s’agit d’un processus progressif, qui est irréversible. La peau perd progressivement de son élasticité, ce qui a habituellement pour conséquence l’apparition de rides, d’affaissements et de poches.
Cancer de la peau
Les UV sont la principale cause de cancers de la peau, les cancers les plus fréquents chez les populations à peau claire. Les facteurs de risque de cancer de la peau sont le type de peau, les grands grains de beauté congénitaux ou cliniquement atypiques, le nombre de grains de beauté et les antécédents familiaux de cancer de la peau, ainsi que les facteurs de risque acquis tels que les maladies induisant une immunosuppression et les caractéristiques de l’exposition aux UV, l’exposition personnelle aux UV au cours de la vie (dose au cours de la vie), les expositions intermittentes aux UV et les coups de soleil.
Les principaux types de cancer de la peau sont énumérés ci-dessous par ordre croissant de gravité et ordre décroissant de fréquence.
Carcinome basocellulaire
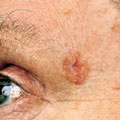 Le carcinome basocellulaire qui se développe à partir des cellules épithéliales de la peau, est le type de cancer de la peau le plus courant. Il est plus fréquent sur les parties du corps qui sont couramment exposées au soleil, telles que les oreilles, le visage, le cou et les avant-bras. Son incidence a considérablement augmenté au cours des dernières décennies et continue de progresser. Ce cancer se manifeste généralement par l’apparition d’une bosse rouge ou d’une zone squameuse ; cependant, aucun précurseur n’a été clairement identifié. Il se développe lentement, s’étend rarement à d’autres parties du corps (il métastase rarement), mais il peut entraîner une plaie profonde s’il n’est pas retiré chirurgicalement.
Le carcinome basocellulaire qui se développe à partir des cellules épithéliales de la peau, est le type de cancer de la peau le plus courant. Il est plus fréquent sur les parties du corps qui sont couramment exposées au soleil, telles que les oreilles, le visage, le cou et les avant-bras. Son incidence a considérablement augmenté au cours des dernières décennies et continue de progresser. Ce cancer se manifeste généralement par l’apparition d’une bosse rouge ou d’une zone squameuse ; cependant, aucun précurseur n’a été clairement identifié. Il se développe lentement, s’étend rarement à d’autres parties du corps (il métastase rarement), mais il peut entraîner une plaie profonde s’il n’est pas retiré chirurgicalement.
Cancer spinocellulaire
 Le cancer spinocellulaire qui se développe également à partir des cellules épithéliales de la peau, est le deuxième type de cancer de la peau le plus courant. Il se manifeste par une tache rouge squameuse épaissie sur les parties du corps les plus souvent exposées aux UV et où apparaît d’abord une kératose actinique (rougeur bien délimitée et peau très sèche, semblable à du papier de verre). Comme il métastase parfois, il est plus dangereux que le carcinome basocellulaire. Cependant, il a également tendance à se développer lentement et peut en général être retiré chirurgicalement avant de représenter un risque grave.
Le cancer spinocellulaire qui se développe également à partir des cellules épithéliales de la peau, est le deuxième type de cancer de la peau le plus courant. Il se manifeste par une tache rouge squameuse épaissie sur les parties du corps les plus souvent exposées aux UV et où apparaît d’abord une kératose actinique (rougeur bien délimitée et peau très sèche, semblable à du papier de verre). Comme il métastase parfois, il est plus dangereux que le carcinome basocellulaire. Cependant, il a également tendance à se développer lentement et peut en général être retiré chirurgicalement avant de représenter un risque grave.
Cancer de la peau avec présence de mélanome
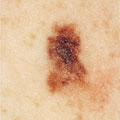 Le mélanome est le type de cancer de la peau le moins courant mais le plus dangereux, responsable de la plupart des décès par cancer de la peau. Il s’agit d’une prolifération maligne des mélanocytes qui peut avoir l’aspect d’un nouveau grain de beauté ou entraîner un changement de couleur, de forme, de taille ou d’aspect d’une tache, d’une tache de rousseur ou d’un grain de beauté anciens. Les mélanomes ont généralement des contours irréguliers et une coloration inégale. Les démangeaisons sont un autre symptôme courant, mais qui est commun aux grains de beauté normaux. S’ils sont découverts et traités tôt, les chances de survie sont bonnes. En l’absence de traitement, la tumeur peut se développer rapidement et les cellules cancéreuses peuvent métastaser. Le mélanome peut survenir à un jeune âge et son incidence augmente rapidement dans le monde entier. Il est solidement prouvé que le mélanome est dû à une exposition intermittente aux UV (exposition occasionnelle pendant de courtes périodes d’ensoleillement intense) et à de graves coups de soleil pendant l’enfance et l’adolescence.
Le mélanome est le type de cancer de la peau le moins courant mais le plus dangereux, responsable de la plupart des décès par cancer de la peau. Il s’agit d’une prolifération maligne des mélanocytes qui peut avoir l’aspect d’un nouveau grain de beauté ou entraîner un changement de couleur, de forme, de taille ou d’aspect d’une tache, d’une tache de rousseur ou d’un grain de beauté anciens. Les mélanomes ont généralement des contours irréguliers et une coloration inégale. Les démangeaisons sont un autre symptôme courant, mais qui est commun aux grains de beauté normaux. S’ils sont découverts et traités tôt, les chances de survie sont bonnes. En l’absence de traitement, la tumeur peut se développer rapidement et les cellules cancéreuses peuvent métastaser. Le mélanome peut survenir à un jeune âge et son incidence augmente rapidement dans le monde entier. Il est solidement prouvé que le mélanome est dû à une exposition intermittente aux UV (exposition occasionnelle pendant de courtes périodes d’ensoleillement intense) et à de graves coups de soleil pendant l’enfance et l’adolescence.
Au cours de l’évolution humaine, un certain nombre de mécanismes sont apparus pour protéger les yeux contre les effets du rayonnement solaire. Les yeux sont logés dans le crâne et quelque peu protégés par l’arcade sourcilière et les cils. La constriction de la pupille, la fermeture des paupières et le réflexe de plissement des yeux minimisent la pénétration des rayons du soleil dans l’œil. Ces mécanismes sont activés par la lumière visible brillante et non par les UV, alors que l’exposition aux rayons UV peut rester élevée même par temps nuageux. L’efficacité de ces adaptations anatomiques et de ces défenses naturelles contre les lésions causées par les UV est donc limitée.
L’exposition aux UV a un certain nombre d’effets aigus et à long terme sur les yeux.
Photokératite et photoconjonctivite
La photokératite est une inflammation de la cornée, tandis que la photoconjonctivite est une inflammation de la conjonctive, la membrane qui tapisse l’intérieur des paupières et de l’orbite. Ces réactions inflammatoires, comparables à un coup de soleil touchant les tissus très sensibles du globe oculaire et des paupières, apparaissent généralement quelques heures après l’exposition. La photokératite et la photoconjonctivite peuvent être très douloureuses, mais elles sont réversibles et ne semblent pas entraîner à long terme de lésions des yeux ou de troubles de la vision.
La cécité des neiges est une forme extrême de photokératite. Elle survient parfois chez les skieurs et les alpinistes exposés à des niveaux d’UV extrêmes en raison de l’altitude élevée et d’une très forte réverbération au sol – la neige fraîche peut réfléchir jusqu’à 80 % du rayonnement UV incident. Ces niveaux extrêmes d’UV détruisent les cellules externes du globe oculaire, entraînant la cécité. La cécité des neiges est très douloureuse lorsque les cellules mortes sont éliminées. Dans la plupart des cas, les nouvelles cellules se développent rapidement et la vision se rétablit en quelques jours. La cécité des neiges très sévère peut entraîner des complications telles que des irritations chroniques ou des déchirures.
Ptérygion
Cet épaississement de la conjonctive à la surface de l’œil est une affection courante associée à une exposition excessive au soleil. Il est généralement admis que la survenue d’un ptérygion est liée à l’exposition aux UV. Le ptérygion peut s’étendre au centre de la cornée et donc réduire la vision. Il a également tendance à s’inflammer. Même si elle peut être retirée chirurgicalement, l’excroissance a tendance à récidiver.
Kératopathie climatique en gouttelettes
La kératopathie climatique en gouttelettes est une dégénérescence sphéroïdale du stroma cornéen superficiel, qui survient en général uniquement dans les zones géographiques où l’exposition aux UV est forte, comme l’Arctique ou les tropiques. La kératopathie climatique en gouttelettes est due à l’exposition chronique aux UV-A et aux UV-B.
Cataracte
La cataracte est la principale cause de cécité dans le monde. Les protéines du cristallin s’effilochent, s’emmêlent et accumulent des pigments qui opacifient le cristallin et finissent par entraîner la cécité. Même si la cataracte apparaît à des degrés différents chez la plupart des personnes à mesure qu’elles vieillissent, certaines études apportent des preuves solides que les UV-B sont un facteur de risque de cataracte. La cataracte peut être traitée chirurgicalement, et un cristallin artificiel ou d’autres moyens de correction optique permettent de restaurer la vision.
Chaque année, environ 16 millions de personnes dans le monde souffrent de cécité en raison d’une opacification du cristallin. Selon les estimations de l’OMS, jusqu’à 10 % des cas de cataracte sont causés par une surexposition aux UV et sont donc évitables.
Cancer de l’œil
Les données scientifiques actuelles semblent indiquer que différentes formes de cancer de l’œil peuvent être associées à l’exposition aux UV. Le mélanome de l’uvée, le cancer le plus fréquent du globe oculaire, nécessite parfois une ablation chirurgicale et est associé à une mortalité élevée. Les preuves d’une association à l’exposition aux ultraviolets sont mitigées. Le carcinome basocellulaire, qui représente environ 90 % des tumeurs malignes des paupières, et le carcinome épidermoïde sont les deux tumeurs les plus courantes de la paupière.
Parmi leurs principaux effets, les UV ont la capacité de supprimer la réponse immunitaire aux antigènes. L’exposition aux UV déclenche une série de réactions cutanées qui peuvent conduire à une immunosuppression locale, mais aussi systémique. Ces réactions résultent d’une interaction compliquée impliquant un large éventail de types de cellules différents, telles que les cellules de la peau et les cellules du système immunitaire. Les mécanismes précis ne sont pas encore bien connus. Par exemple, l’immunosuppression induite par les UV peut entraîner une éruption récurrente de boutons de fièvre lorsque le système immunitaire ne parvient plus à maîtriser le virus de l’herpès simplex.
Oui. Les personnes à peau foncée ont un risque beaucoup plus faible d’avoir un mélanome ou un autre cancer de la peau que les personnes à peau claire, mais il y a tout de même un risque. Les personnes à peau plus foncée doivent s’exposer davantage aux UV émis par le soleil pour avoir suffisamment de vitamine D, ce qui peut les rendre plus sensibles aux carences aux hautes latitudes. Mais, quelle que soit la couleur de la peau, le risque de lésions de l’ADN, de vieillissement cutané, de lésions oculaires et d’effets nocifs sur le système immunitaire demeure et toutes les mesures de protection sont recommandées.
